Ambulatori Medici specialistici a Macerata
Formato da specialisti qualificati il Centro Medico Aurora a Macerata si occupa di molteplici discipline mediche
Agopuntura e Medicina Cinese

DR. SOTTE LUCIO

L'agopuntura: tecnica e applicazioni
L'agopuntura è una tecnica molto importante nell’ambito della medicina cinese ed è, senza dubbio, la più diffusa oggi e la più usata anticamente. Il suo scopo è quello di ripristinare la corretta circolazione dell’energia all’interno dell’organismo, attraverso l’infissione di aghi sottilissimi negli agopunti scelti in base alla diagnosi.
Le buone regole della pratica dell'agopuntura
VISITA MEDICA
Prima di iniziare la terapia con agopuntura è necessaria una visita che permetta al medico di essere informato sui sintomi che il paziente presenta, sui suoi segni di malattia, sulle indagini biomediche effettuate utili per la diagnosi (esami del sangue, radiografie, ecografie, TAC, RMN etc) e sulla sua storia clinica.
La visita di medicina cinese si fonda inoltre su due esami assolutamente necessari ed imprescindibili: l’osservazione della lingua e la palpazione del polso radiale. Dopo aver raccolto tutte le informazioni necessarie, il medico è in grado di formulare una diagnosi e fornire al paziente un programma di terapia.
CICLO DI ATTACCO DI SEDUTE DI AGOPUNTURA
La terapia si fonda quasi sempre su un ciclo di sedute di agopuntura che hanno lo scopo di trattare la malattia in atto e prevenirne le recidive.
Un ciclo di trattamento standard è composto da 8-10 sedute da effettuare nel giro di 5-7 settimane. Generalmente si comincia il ciclo effettuando 2 sedute a settimana per 3 settimane per concluderlo con una seduta a settimana per altre 4 settimane. Se la patologia è particolarmente acuta e dolorosa le prime sedute possono essere effettuate anche 3 o 4 volte a settimana fino ad ottenere il risultato, è quello che accade quando si debbono trattare malattie molto acute comesciatiche, nevralgie o radicoliti.
In altri casi, quando il paziente presenta patologie di minore gravità, bastano una o due sedute per risolvere il problema e non è necessario un intero ciclo di sedute; è quel che accade ad esempio se si tratta il torcicollo.
SEDUTE DI RICHIAMO
Nelle malattie croniche che datano da lungo tempo sono utili e spesso necessarie delle sedute di richiamo che si effettuano generalmente a una distanza 2-4 settimane dopo la fine del ciclo. La decisione di effettuare delle sedute di richiamo e la loro frequenza si decide in relazione ad i risultati ottenuti dopo il ciclo di attacco ed alla durata della malattia che si sta trattando. Ad esempio, nel caso di una cefalea (dolore di testa) che dura da molti anni è ragionevole pensare che, anche se il ciclo di attacco ha ottenuto risultati brillanti, sia utile proseguire con delle sedute di richiamo ogni 3-4 settimane per due o tre mesi per poi ridurre la loro frequenza o interrompere del tutto la terapiaquando i risultati si stabilizzano. Nel caso invece di un primo episodio di sciatalgia acuta o radicolite acuta, una volta ottenuto il risultato in genere non occorre effettuare sedute di richiamo ma è meglio praticare della ginnastica medica cinese per prevenire le recidive.
LE TERAPIE STAGIONALI
Esistono malattie a ricorrenza stagionale come ad esempio la rinite allergica, l’asma bronchiale, la colite,la gastrite etc. In questi casi è utile effettuare delle sedute di richiamo prima della stagione di insorgenza della malattia per prevenirne la comparsa o attenuarne la sintomatologia.
ATTENZIONE:
Quelle appena descritte sono le modalità classiche della pratica dell’agopuntura. In Italia l’agopuntura è considerata dal 1982 un atto medico e dunque va effettuata solo da medici abilitati ed iscritti all’Ordine dei Medici. Il nostro Ordine di Macerata ha da tempo attivato un registro al quale sono iscritti i medici agopuntori che hanno dimostrato di possedere i requisiti minimi.
Chirurgia percutanea del piede

DR. DEL BIANCO NICOLA (Spec. in Ortopedia)
DR. MARTORELLI EROS (Spec. in Podologia)

La tecnica
La chirurga percutanea del piede è una tecnica chirurgica innovativa mininvasiva per trattare le varie patologie del piede che prevedano alterazioni delle ossa o dei tessuti molli, come:
Alluce Valgo
Dita a martello
Metatarsalgia
Spina calcaneare

Le patologie trattate
ALLUCE VALGO
L’anestesia è costituita da iniezioni di anestetici locali alla caviglia o al piede; il paziente non sente alcun dolore, è sveglio durante l’intervento e può riprendere subito dopo a camminare. L’intervento si svolge in day hospital o ambulatorialmente.
La tecnica chirurgica: Le incisioni sono assai piccole, di 2-3 mm, allo scopo di risparmiare il più possibile i tessuti e quindi di agevolare la guarigione e ridurre in modo estremo il dolore post-operatorio.
Gli strumenti utilizzati per operare sono delle piccole frese, introdotte attraverso le incisioni.
Quando è necessario fare osteotomie, cioè “tagli”, “piccole fratture” dell’osso, esse sono stabili intrinsecamente, sia perché le parti molli che le circondano sono integre, sia perché effettuate con inclinazioni opportune che consentono la stabilità col carico; non sono necessari ferri, fili metallici che sporgono dalle dita e simili.
La durata dell’intervento varia in base alla patologia trattata, ma non supera mai i 10-15 minuti a piede.
Il decorso post-operatorio è quindi assai più semplice e meno doloroso di quanto non fosse un tempo; consente la deambulazione immediata e la ripresa di attività sedentarie già pochi giorni dopo l’intervento.
SPINA CALCANEARE
Con tatalgia plantare o tallonite, si definisce una patologia acuta o cronica del retro-piede. Le possibili cause, possono essere distinte in:
- patologia del tessuto molle (fasciti, borsiti, tendinite)
- patologia del tessuto osseo (fratture da stress, sperone calcaneare). Tra le cause di tale patologia, ricordiamo le possibili alterazioni posturali che modificano l’assetto podalico producendo una sindrome da sovraccarico, dimorfismi del piede e del retro-piede (soprattutto il piede cavo), calzature non idonee, esiti di fratture, ecc…
Gli sport più a rischio sono quelli che determinano una forza compressiva a livello calcaneare come il basket, il calcio, la corsa. Una delle cause più frequenti di algia calcaneare, è dovuta alla cosiddetta spina o sperone calcaneare, una sporgenza ossea presente nel margine inferiore del calcagno. Tale sperone, si genera per difetti posturali e/o di appoggio podalico, per microtraumi reiterativi (corridori, podisti, alcuni lavori professionali), per cause genetiche o idiomatiche, per sovrappeso. Sono colpiti maggiormente gli uomini in ragione della maggior frequenza alla pratica sportiva e all’occupazione di lavori pesanti.
Sintomi : dolore al calcagno durante il carico, difficoltà se non con dolore ad effettuare attività sportiva di carico, talvolta gonfiore nella zona interessata. Il paziente spesso riferisce che il dolore si acuisce con un certo tipo di scarpe e spesso anche scalzo. Diminuisce con il riposo a letto.
Diagnosi : all’esame radiografico si può evidenziare lo sperone calcaneare soprattutto nella proiezione laterale, quando non si evidenzia tale processo osseo, è raccomandato di eseguire un’ecografia dei tessuti molli circostanti, in quanto esiste una stretta correlazione con la fascite plantare che può simulare tale patologia.
Terapia : plantari con scarico del retro-piede per ridurre il peso nella zone dolente, terapia antinfiammatoria per via sistemica, cicli di fisioterapia come tecar, ipertermia ed ultrasuoni in acqua. Talvolta, quando ci si trova di fronte ad uno sperone osseo che non migliora con le già citate terapie, è indicato l’utilizzo delle onde d’urto, meglio se ecoguidate. Il paziente affetto da tale patologia è invitato - qualora ne avesse bisogno - a dimagrire. La terapia infiltrativa con cortisonici deve essere limitata a casi sporadici e se dovesse fallire il trattamento conservativo; le infiltrazioni di cortisone, dopo un periodo di benessere possono addirittura peggiorare la sintomatologia algica, in quanto predispongono ad ulteriori micro calcificazioni (precipitazione del cortisone). La terapia chirurgica con tecnica percutanea è limitata ad una piccola percentuale di pazienti che hanno provato ogni tentativo: laddove ci sarà una spina calcaneare, il chirurgo provvederà alla sua rimozione attraverso un piccolo accesso laterale.
METATARSALGIA
La metatarsalgia si manifesta come dolore cronico spesso intollerabile, producendo quella tipica callosità plantare, assai spessa, nella parte anteriore e centrale del piede. “Il punto critico è in corrispondenza dei metatarsi, e in particolare delle loro estremità anteriori, chiamate teste” spiegano i dottori Nicola Del Bianco e Andrea Bianchi, specialisti in Ortopedia e Traumatologia. “Quando il peso del corpo è distribuito in maniera non equilibrata si rischia di gravare eccessivamente su alcune teste metatarsali e poco o nulla su altre. Scarpe fisiologiche e plantari ortopedici sono utili solo nei casi di lieve e media entità; nei casi gravi si deve necessariamente ricorrere al trattamento chirurgico”. La chirurgia percutanea è il miglior modo di intervenire: di norma non sono necessari ferri e dopo 15 giorni si possono calzare scarpe normali. Sono sufficienti due-tre piccole incisioni di 2-3 millimetri sul dorso del piede e il chirurgo può intervenire rimodellando salienze ossee o osteotomizzando uno o più metatarsi, in genere i tre centrali sono maggiormente interessati. Il dottor Del Bianco e il dottor Bianchi praticano la tecnica percutanea in strutture private convenzionate con il SSN in tutta Italia.
“Con la deambulazione immediata che segue l’intervento – rassicurano – i metatarsi trovano da soli l’assetto corretto, sollevandosi se sovraccaricati o abbassandosi nel caso opposto: in questo modo la metatarsalgia si risolve del tutto”.
DITA A MARTELLO
Il solo fatto di calzare la scarpa provoca fastidio, procurando sul dorso del dito dolenti callosità che nei casi più gravi possono ulcerarsi. La deformità – una curvatura che in alcuni casi diventa quasi ad “artiglio” – interessa più frequentemente il secondo, il terzo e il quarto dito dopo l’alluce.
“La chirurgia percutanea è risolutiva anche in questi casi – assicura il dottor Nicola Del Bianco, specialista in Ortopedia e Traumatologia –. Bastano pochi minuti e due incisioni di circa 1 millimetro per correggere la deformità, attraverso una serie di atti chirurgici che variano in base alla gravità del caso. È possibile intervenire su tendini retratti che hanno perso la loro funzione, rimodellare salienze ossee anomale, riallineare un osso interessato da piccole fratture (osteotomie)”. “Non si applicano di norma ferri di alcun genere e la deambulazione è immediata” precisa lo specialista Andrea Bianchi che, con il dottor Del Bianco ed il dottor Fonzone Caccese, pratica la tecnica percutanea in strutture private convenzionate con il SSN in tutta Italia.
Chirurgia Vascolare e Flebologia

PROF. MARIANI FABRIZIO
DR. ANGELINI ANDREA (Azienda Ospedaliero Universitaria delle Marche)
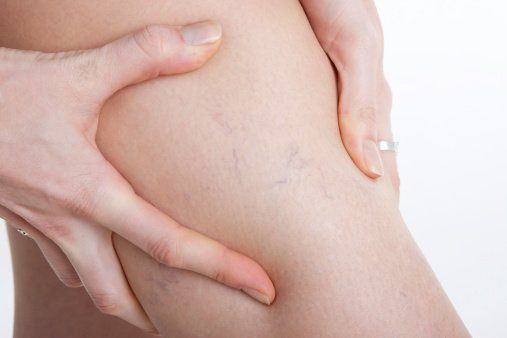
I CAPILLARI DEGLI ARTI INFERIORI (Teleangectasie)
Le piccole dilatazioni venose rappresentano uno dei problemi estetici più importanti, poiché prediligono il sesso femminile ed affliggono più della metà delle donne europee ed americane. Inoltre possono provocare sensazioni fastidiose, quali bruciore, dolore puntorio, pesantezza, che si accentuano in ortostatismo e nella fase premestruale in una discreta percentuale di casi. La localizzazione preferenziale è rappresentata dal viso e dagli arti inferiori; in genere negli arti inferiori corrispondono al territorio di drenaggio di un tronco varicoso, ma possono anche presentarsi isolatamente e non essere la manifestazione di una insufficienza venosa. Presentano un colore che va dal rosso, per le più fini, al blu e hanno un aspetto vario: filiforme, a pino marittimo, a ragno …
Le cause riconosciute più frequenti di teleangiectasie degli arti inferiori possono essere così riassunte:
– insufficienza venosa cronica;
– fattori ormonali;
– fattori fisici;
Le influenze ormonali nello sviluppo delle teleangiectasie sono ben conosciute: basti
pensare che una delle condizioni fisiologiche più comuni che conducono alla loro comparsa è la gravidanza. L’esperienza clinica inoltre conferma che si può avere, in una alta percentuale di casi, la regressione dei capillari formatisi entro le prime settimane dopo il parto. La causa principale sembra risiedere nell’aumento della distensibilità venosa correlato ai livelli di estrogeni e progesterone. E’ stata dimostrata una azione simile anche in donne che assumono la pillola anticoncezionale. Il fattore più comune che provoca significativa comparsa di teleangiectasie, soprattutto sul volto e agli arti inferiori, è rappresentato dall’esposizione solare. Il meccanismo più probabile che conduce alla vasodilatazione è da riferire alla debolezza delle pareti dei piccoli vasi, indotta da modificazioni degenerative a carico delle componenti elastiche del tessuto connettivo correlate alla esposizione prolungata ai raggi solari. Altri fattori fisici sono rappresentati dalle applicazioni intense e prolungate di calore (ad esempio borsa di acqua calda e terapie fisiche varie), traumi contusivi, ferite chirurgiche, infezioni cutanee.
La terapia dei capillari degli arti inferiori presenta ancora oggi notevoli difficoltà per l’incostanza dei risultati e l’incidenza di complicazioni, quali la pigmentazione cutanea (colore brunastro della pelle che residua dopo la terapia).
Un’altra complicazione possibile è l’ allergia alla sostanza sclerosante, peraltro molto rara, e la comparsa di piccole ulcerazioni cutanee nella zona dell’iniezione (rarissime!).
La scleroterapia è, ad oggi, il metodo più sicuro e meno costoso, anche se, in casi particolari, possono essere utilizzate tecniche alternative, ma non sostitutive, quali i sistemi lasers o la diatermocoagulazione programmata.
La terapia dei capillari degli arti inferiori presenta ancora oggi notevoli difficoltà per l’incostanza dei risultati e l’incidenza di complicazioni, quali la pigmentazione cutanea (colore brunastro della pelle che residua dopo la terapia).
Un’altra complicazione possibile è l’ allergia alla sostanza sclerosante, peraltro molto rara, e la comparsa di piccole ulcerazioni cutanee nella zona dell’iniezione (rarissime!).
La scleroterapia è, ad oggi, il metodo più sicuro e meno costoso, anche se, in casi particolari, possono essere utilizzate tecniche alternative, ma non sostitutive, quali i sistemi lasers o la diatermocoagulazione programmata.
La terapia sclerosante, spesso praticata con troppa leggerezza e superficialità, deve essere eseguita dopo un esame clinico e ecodoppler accurato, anche nei pazienti che si presentano dallo specialista solo per “problemi estetici”, inerenti alla comparsa di piccole dilatazioni venose arborescenti e/o puntiformi alle estremità inferiori, per la possibilità di origine quanto mai varia e la sempre possibile presenza di una insufficienza venosa non diagnosticata. La strategia terapeutica, ed in particolare la scelta dei punti di iniezione, per le considerazioni esposte, assume una importanza fondamentale per il conseguimento di buoni risultati. La buona tecnica e la giusta scelta del farmaco sclerosante, in concentrazione e dose adatta, determinano il successo della terapia.
Buoni risultati si ottengono in circa il 90% dei casi, se vengono seguite le regole citate e se vi è la collaborazione attiva del paziente, che deve essere consapevole che la terapia è spesso lunga ed i risultati definitivi si ottengono solo dopo alcune settimane o, in certi casi, mesi dall’inizio della terapia.
I capillari degli arti inferiori possono manifestarsi di nuovo negli anni perché esiste una “predisposizione” naturale alla loro comparsa, di solito però non si vedono più nelle zone trattate con la scleroterapia, ma in zone diverse dove si sarebbero comunque presentati.
Controlli annuali e poche sedute di scleroterapia permettono quindi di mantenere le gambe sempre “pulite” dai capillari.
VENE VARICOSE
Le vene varicose (varici) sono una malattia cronica (insufficienza venosa cronica) legata a fattori costituzionali e ambientali che rendono meno elastiche le pareti delle vene. Esse si manifestano agli arti inferiori come cordoni superficiali bluastri e tortuosi e possono procurare crampi notturni, gonfiore, pesantezza, bruciore, senso di tensione dolorosa e prurito alle gambe. Se trascurate possono provocare varie complicanze legate al ristagno del sangue, infiammazioni come le flebiti o nei casi più gravi le trombosi venose e le ulcere.
L’indebolimento del tessuto connettivo della parete venosa può alterare il corretto funzionamento delle valvole presenti nelle vene che consentono la risalita del sangue dalla periferia verso il cuore. Il malfunzionamento delle valvole provoca il ristagno (stasi) del sangue e la formazione delle vene varicose.
La presenza di capillari (teleangectasie) e piccole vene superficiali dilatate rappresenta il primo segnale della insufficienza venosa cronica. Grazie ad alcuni esami assolutamente non invasivi come l’ecocolordoppler, la pletismografia ad occlusione venosa o la reografia a luce riflessa, il medico può stabilire la presenza di alterazioni patologiche del circolo venoso superficiale e profondo degli arti inferiori. A seconda della gravità della malattia varicosa possono essere prese in considerazione varie soluzioni terapeutiche:
- Compressione delle varici con calze elastiche terapeutiche o bendaggi.
- Asportazione chirurgica delle varici, in particolare in caso di dilatazione varicosa di grossi tronchi venosi delle gambe (vena safena).
- Scleroterapia delle varici attraverso l’iniezione di particolari sostanze. L’agente sclerosante provoca un danno all’interno del vaso, una modesta infiammazione ed una retrazione della parete del vaso, con conseguente restringimento dello stesso, fino alla chiusura totale e al suo riassorbimento. La vena sclerosata impedisce al sangue di circolare e la varice diviene invisibile. Questo tipo di trattamento è indicato soprattutto per i capillari, le piccole vene superficiali ed anche in molti casi per la vena grande e piccola safena e le varici collaterali.
TERAPIA SCLEROSANTE
La varice o il capillare vengono punti con un ago mentre il paziente, a seconda della tecnica utilizzata, è in piedi, seduto o sdraiato. La sostanza sclerosante viene iniettata attraverso l’ago precedentemente inserito. Esistono numerosi agenti sclerosanti. Durante il colloquio informativo il medico la informerà sulle caratteristiche della sostanza che intende utilizzare. Subito dopo l’iniezione, la varice viene compressa e viene applicata una calza elastica terapeutica o un bendaggio. In caso di varici di piccole dimensioni o di capillari, può essere sufficiente la compressione con un tampone e delle strisce di cerotto e una calza elastica leggera.
Il trattamento sclerosante richiede di solito più sedute di trattamento.
COMPLICAZIONI CHE SI POSSONO MANIFESTARE
In corrispondenza della sede dell’iniezione possono comparire ecchimosi (lividi), modesti rigonfiamenti, indurimenti, arrossamenti della cute o una sensazione di tensione: sono fenomeni che scompaiono spontaneamente in alcuni giorni. Dopo il trattamento è possibile che compaia un indurimento doloroso del vaso sclerosato, che di norma regredisce spontaneamente in tempi più o meno lunghi a seconda della reattività individuale. Di rado questi indurimenti, che possono combinarsi con una coloritura marrone della cute (pigmentazione), sono definitivi.
In caso di allergie o di ipersensibilità ai prodotti usati, possono manifestarsi effetti di solito transitori come: prurito, starnuti, eruzioni cutanee, sensazione di gusto metallico in bocca, cefalea, scotomi (visione di punti luminosi), capogiri con vomito, febbre ed altre lievi reazioni che possono avere una durata da alcuni minuti a qualche ora. Complicanze molto serie che possono compromettere le funzioni vitali (cuore, circolazione, respirazione, reni) come lo shock anafilattico sono rarissime.
Se accidentalmente lo sclerosante viene iniettato fuori dalla vena varicosa e finisce nei tessuti circostanti, questi possono infiammarsi in modo più o meno grave e andare incontro a ulcerazione. In rari casi può verificarsi un danno ai tessuti (necrosi) la cui insorgenza, anche senza la fuoriuscita dello sclerosante, non può più essere del tutto esclusa (incidenza di 0,0001% dei casi). Se questi fenomeni si verificano la guarigione avviene con l’uso di medicazioni appropriate da parte del medico e, molto raramente, può rendersi necessaria l’asportazione chirurgica dei tessuti colpiti.
Se la reazione dei tessuti interessa dei nervi cutanei, si possono avere disturbi della sensibilità o una maggiore sensibilità al tatto.
Nel caso in cui all’interno di un vaso sclerosato si dovesse formare un trombo (coagulo di sangue) può rendersi necessaria la sua rimozione per puntura diretta con un ago o la punta di un bisturi. Questi trombi non sono pericolosi: episodi di embolia polmonare dopo terapia sclerosante non sono quasi mai stati descritti. Le infezioni dopo la terapia sclerosante sono praticamente assenti: possono tuttavia richiedere, qualora si manifestino, una terapia con antibiotici. Malattie concomitanti, come ad esempio il diabete, aumentano il rischio d’infezione.
SUCCESSO DELLA TERAPIA
Le varici scompaiono dopo il trattamento nella quasi totalità dei casi, eccetto che quando sia presente una resistenza individuale alla terapia. A giudizio del medico la terapia sclerosante dovrà essere ripetuta per effettuare i ritocchi necessari. Dato che non è possibile curare definitivamente e debellare la causa delle vene varicose (la debolezza del tessuto connettivo delle pareti venose), tanto che la malattia è considerata cronica, può accadere che nel corso dei mesi e degli anni alcune delle vene già trattate o precedentemente sane si dilatino e richiedano un nuovo trattamento, utile per mantenere le gambe sempre in forma. Per questo motivo si raccomanda di eseguire controlli periodici secondo le indicazioni del medico (a cura del Prof. Mariani).
Chirurgia Plastica ed Estetica

DR. SSA EMILIOZZI PAOLA
DR. GRASSETTI LUCA
PROF. RAMBOTTI MASSIMO

MEDICINA ESTETICA
Tossina botulinica (Botox)
Lifting con fili di sospensione
Filler viso
Lipofiller
Rinofiller
CHIRURGIA
Chirurgia del volto
Chirurgia del seno
Chirurgia intima
Fisiatria e Fisioterapia
DR. FERMANI FRANCESCO (Fisioterapista)
DR. STACCHIETTI STEFANO (Fisiatra)
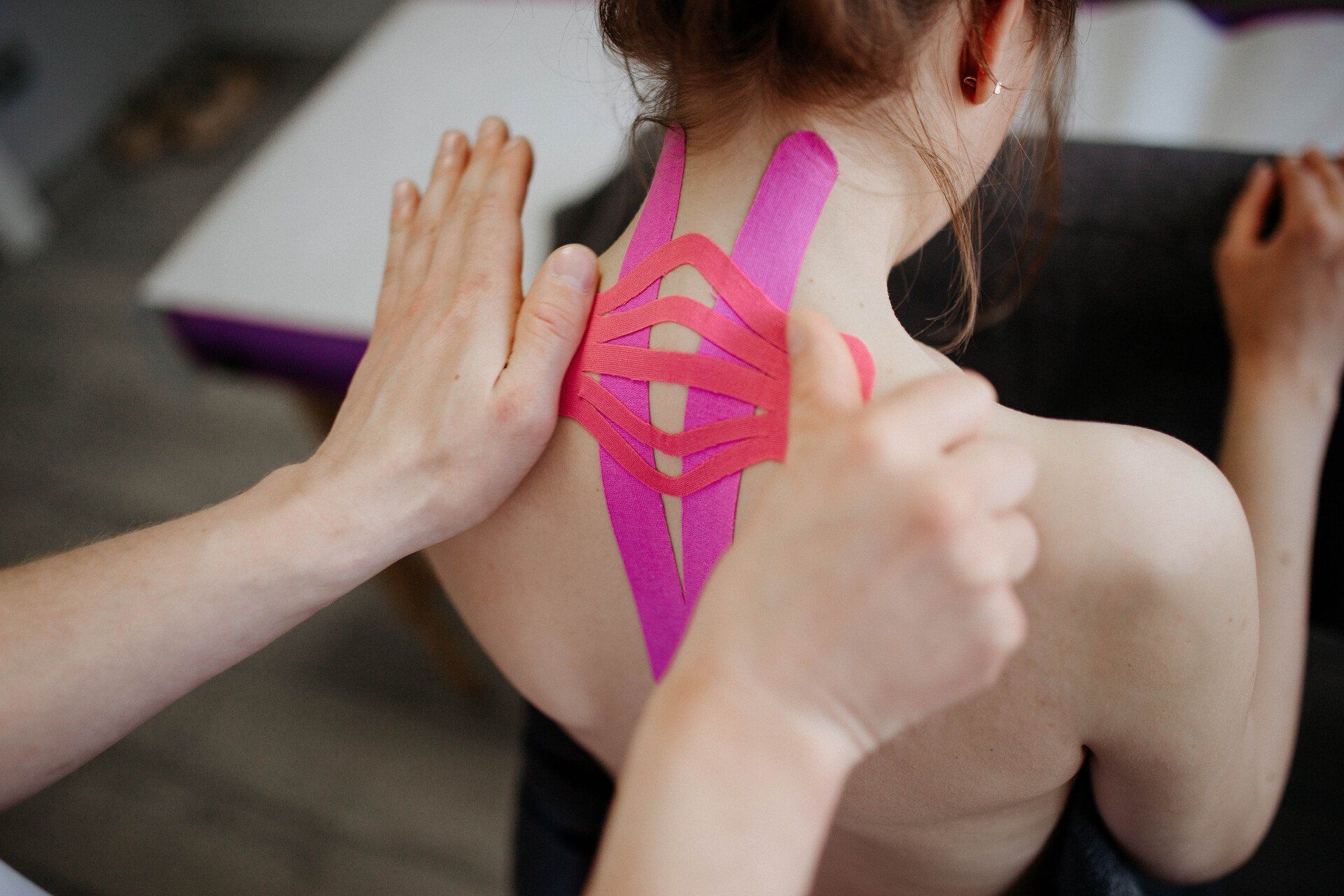
Taping Neuromuscolare
Dall’esperienza clinica in ortopedia e nella riabilitazione specialistica , nasce la nuova Terapia Ortopedico-Riabilitativa SENZA FARMACI ad azione Neuro-Recettoriale Dinamica per la cura di:
- Disturbi muscolari
- Dolori articolari
- Deficit funzionali
- Artralgie da disordine biomeccanico
- Mal di schiena (lombalgie, lombo sciatalgie, dorsalgie)
- Sindrome Cervicale,della spalla e del gomito
- Paramorfismi dell’età evolutiva (scapole alate, cifosi, atteggiamento scoliotico)
- Patologie posturali
- Sindrome da scarso rendimento muscolare dello sportivo (dilettante e professionista)
- Problematiche estetico-funzionali dell’apparato circolatorio linfatico
Senza controindicazioni assolute, personalizzata sulle richieste cliniche del paziente, sicura ed efficace.
Il Neumor Medical Taping è una tecnica derivata dalle scienze riabilitative, che sfrutta la biomeccanica e la biofisica per favorire i processi di guarigione e riequilibrio dell’organismo.
Avvalendosi del “movimento” (dal greco kinesis) della muscolatura e dei vasi, con il presidio applicato, si riesce a riattivare e normalizzare i sistemi ed i processi del sistema neurologico, dell’apparato locomotore e del sistema vascolare.
COME FUNZIONA E A COSA SERVE?
Il trattamento permette sia di curare un problema o una patologia già in atto, sia di prevenirne l’insorgere, andando ad interagire su:
- Funzione Muscolare: agevolando il ripristino della corretta tensione
muscolare, favorendo (es. caso di muscolo debole) o inibendo (es. crampi da affaticamento o ipertono neurologico) la contrazione, a seconda della tecnica
applicativa utilizzata.
- Funzione vascolare: la particolare tecnica applicativa permette la mobilizzazione dei liquidi interstiziali (edema) e lo smaltimento del calore in eccesso provocato dai fenomeni infiammatori tissutali
- Funzione Neurologica: la stimolazione sequenziale dell’apparato recettoriale permette la riprogrammazione corretta dello schema motorio alterato facilitando l’apprendimento di corretti schemi di movimento (es. in esiti di danni cerebrovascolari)
Il successo del Neumor Medical Taping è comprovato dal gran numero
di casi trattati sia a livello riabilitativo che preventivo che sportivo professionistico
INDICAZIONI TERAPEUTICHE
• Trattamento di danni muscolari (stiramenti, prevenzione di crampi, fasciti, risentimenti da sovraccarico, lombalgie , dorsalgie).
• Potenziamento del muscolo debole.
• Trattamento dell’edema e gestione del dolore.
• Infiammazioni e rigidità articolari.
• Affaticamento muscolare.
• Supporto della correzione dell’atteggiamento posturale.
• Postumi di traumi.
• Problemi tendinei o articolari (tendiniti, sovraccarico dei menischi).
I tradizionali bendaggi, la maggior parte non elastici, sono finalizzati ad irrigidire e limitare le funzioni di muscoli ed articolazioni: per questo motivo riescono a fornire supporto soltanto per limitati periodi, sempre insufficienti per un corretto ripristino della funzione.
Il sistema integrato Neumor Medical Taping, senza limitare i movimenti o disturbare la circolazione, fornisce un supporto costante e dinamico, proteggendo muscoli ed articolazioni
(a cura del Dr. Fermani Francesco)
Ginecologia e Ostetricia

DR. BURATTINI LUCA
DR.SSA CURZI CLAUDIA MARIA
PROF. INDRACCOLO SALVATORE RENATO

Test di Screening Prenatale NON invasivo
Presso il ns. centro è possibile effettuare il TEST DI SCREENING PRENATALE GENETICO rivolto a tutte le donne in gravidanza, in particolare:
▶ Gravidanze a rischio in cui la diagnosi invasiva è controindicata
▶Donne con precedenti di aborto
▶ Familiarità di malattie cromosomiche ed aneuploidie
▶ Gravidanze e rischio di aborto spontaneo
▶ Non c'è suggerimento sull'età visto che l'incidenza di alcune sindromi come la Microdelezione 22q11.2 risulta indipendente dall'età.
Panorama™ è un test prenatale genetico basato sul sangue della mamma incinta, che esegue lo screening di condizioni cromosomiche comuni che influiscono sulla salute del bambino.
Panorama™ utilizza l'esclusiva tecnologia basata su SNP*, che prevede la lettura di ogni singolo frammento di DNA, per fornire i test prenatali non invasivi più accurati sul mercato
I 4 PUNTI DI FORZA:
1) Solo Test Panorama riesce a distinguere tra DNA materno e DNA fetale perché è l’unico Test NIPT in commercio che utilizza il target sequencing di SNP: il DNA materno e fetale vengono distinti ed analizzati utilizzando più di 13.000 SNP (polimorfismo a singolo nucleotide) selezionati sui cromosomi di interesse . I dati del sequenziamento target degli SNP vengono processati con l’algoritmo NATUS (CE certificato)che fornisce il valore personalizzato di rischio di aneuploidie nelle singole pazienti. Questa tecnologia è superiore ad ogni altro NIPT : tutte le altre infatti usano il metodo del conteggio (su sequenze ottenute da NGS/MPSS, microarray o da qPCR).
2) La capacità di distinguere il DNA fetale consente di minimizzare gli errori in fase di analisi dovuti a :
- VANISHING TWINS che possono rappresentare più del 15% dei risultati falsi positivi con altri NIPT
- ANOMALIE GENETICHE MATERNE significativa di falsi positivi con altri metodi NIPT
3) Panorama determina la % di frazione fetale e la riporta nel referto a garanzia dell’accuratezza e profondità dell’indagine, come richiesto dalle linee guida nazionali SIEOG (http://www.sieog.it)
4) Panorama è il test più precoce presente oggi nel mercato italiano: può essere fatto già dalla 9^ settimana di gravidanza
Secondo le nuove linee guida ministeriali sui NIPT (2021) Panorama™ è il test in assoluto più accurato, con:
- i più alti Valori Predittivi Positivi (PPV)
- i più bassi Falsi Positivi
- i più bassi Falsi Negativi
- Massima accuratezza sul sesso del feto (zero errori)
Inoltre è l'UNICO NIPT TEST VALIDATO PER LE GRAVIDANZE GEMELLARI E OVODONAZIONE (sul report verranno riportate le informzioni su DNA fetale, sesso e zigosità di entrambi i feti).
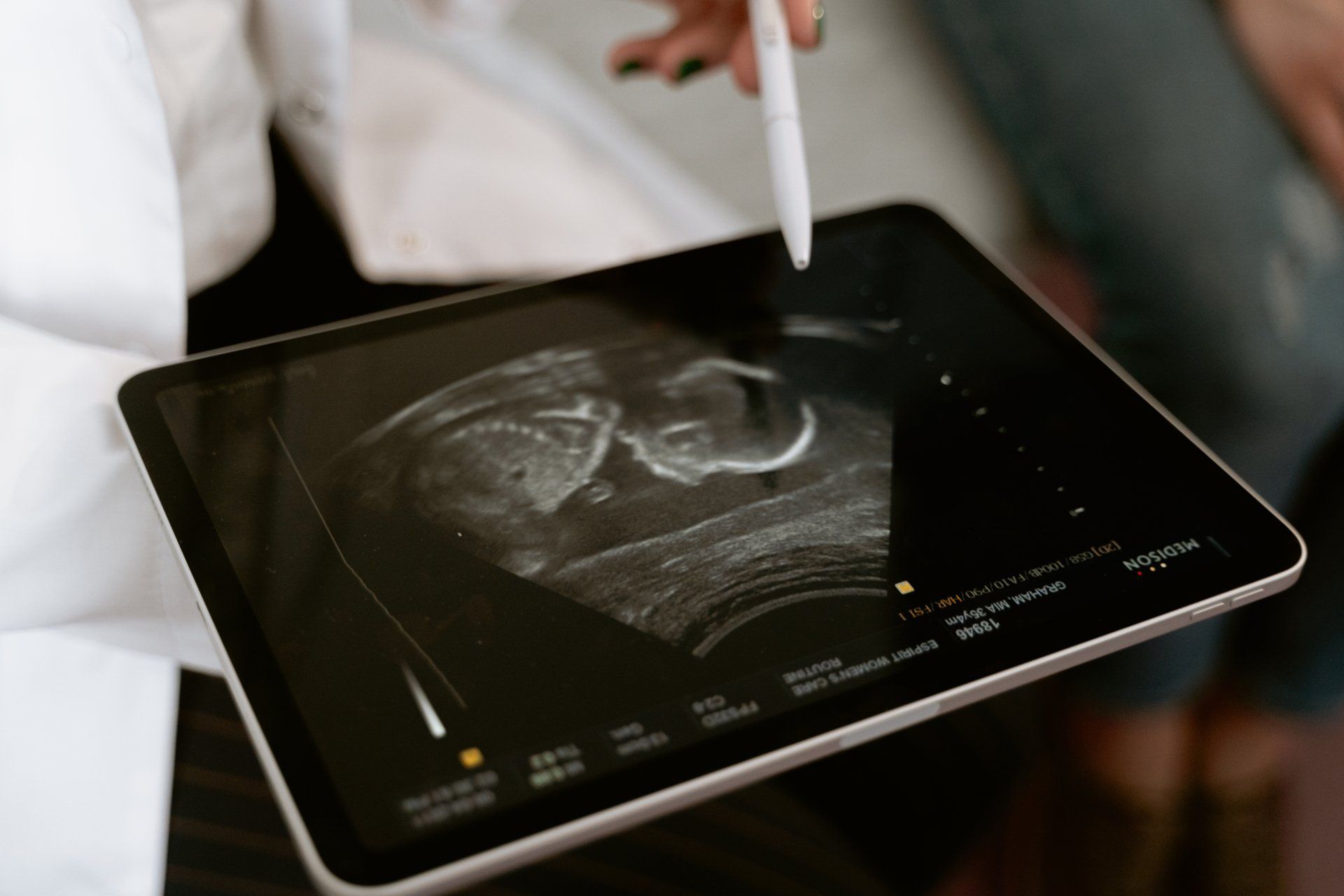
- Visite di controllo ginecologiche e in gravidanza
- Gestione della Gravidanza fisiologica e patologica
- Ecografie ginecologiche TA e TV
- Ecografie ostetriche di I°, II° e III° trimestre
- Pap-test
- Isterosonografie
Neurochirurgia
DR. LENZI JACOPO
DR. VECCHIONI STEFANO (Azienda Ospedaliero Universitaria delle Marche)

NSA
Neurochirurgia e Terapia del dolore
La neurochirurgia è la branca della medicina che sicuramente si è maggiormente sviluppata negli ultimi 50 anni.
Con l’avvento di nuove tecnologie e l’affinamento delle tecniche classiche, interventi neurochirurgici gravati, fino a qualche anno fa, da un alta percentuale di possibili complicazioni e rischi, vengono oggi eseguiti con un basso tasso di complicanze e mortalità.
Sopratutto nella neurochirurgia spinale, negli ultimi anni si è assistito ad un’ evoluzione delle tecniche classiche con accessi chirurgici sempre meno invasivi grazie al miglioramento delle procedure e degli strumentari utilizzati (non vale più l’affermazione ‘grande taglio grande chirurgo’ ma anzi è vero l’esatto contrario). Nel contempo si sono sviluppati interventi innovativi come gli approcci percutanei minimamente invasivi per le ernie del disco che sfruttano l’ausilio di presidi quali l’endoscopio, apparecchi a radiofrequenza e particolari laser.
L’NSA è nata dalla volontà di 3 neurochirurghi di condividere le proprie conoscenze, sviluppate sia negli stessi ambiti che in settori diversi della neurochirurgia, continuando il processo di ricerca ed evoluzione per offrire al paziente l’intervento chirurgico, quando necessario, più innovativo ma soprattutto più sicuro e risolutivo.
Negli ultimi anni si è assistito ad un impoverimento del rapporto medico-paziente dovuto sia ad un aumento dei contenziosi medico-legali, che spingono i medici ad un atteggiamento difensivistico, sia alla maggiore necessità di chiarezza dei malati che risultano oggi molto più informati di un tempo e giustamente non soddisfatti di spiegazioni e chiarimenti sbrigativi.
Scopo dell’NSA è quello di recuperare il rapporto medico-paziente rinnovando questo legame di fiducia attraverso un atteggiamento meno formale e distaccato ma più diretto, trasparente ed umano.
L’idea che ci ha spinto è stata quella di creare una squadra che permetta una gestione innovativa delle patologie neurochirurgiche attraverso un processo critico di analisi continua ed attraverso una discussione costruttiva caso per caso.
Tale squadra inoltre ha l’indubbio vantaggio di permettere una gestione h24, 12 mesi all’anno di qualsiasi problema ed urgenza si presenti per il paziente che troppo spesso si sente abbandonato dai curanti.

PATOLOGIE
- Patologia dei nervi periferici
- Trauma spinale
- Trauma cranico
- Stenosi cervicale
- Spondilodiscoartrosi cervicale
- Ernia del disco cervicale
- Sindrome dolorosa post-chirurgia vertebrale
- Dolore lombare cronico
- Ernia del disco lombare
- Stenosi lombare
- Spondilolistesi lombare
- Meningiomi endocranici
- Trattamento del dolore lombare post-operatorio
- Patologia dei nervi periferici
- Patologia disco-artrosica del rachide
- Traumatologia del sistema nervoso
- Infezioni del sistema nervoso
- Patologia vascolare del sistema nervoso
- Tumori del sistema nervoso
- Neoplasie dell’encefalo , dell’orbita, del midollo e dei nervi periferici.
- Patologia vascolare (malformazioni vascolari, aneurismi).
- Patologie della colonna vertebrale (ernie discali, lesioni vertebrali e dei nervi)
- Patologie dei nervi periferici (sindromi da intrappolamento come il tunnel carpale e la sofferenza del nervo ulnare al gomito)
TECNICHE CHIRURGICHE
Elastoplastica : Trattamento innovativo con silicone per il trattamento delle fratture vertebrali
Endoscopia spinale per la cura dell’ernia al disco: Asportazione endoscopica delle ernie discali lombari
Vertebroplastica e Cifoplastica per la cura delle fratture vertebrali da osteoporosi con silicone
Epiduroscopia per il trattamento del dolore e della lombosciatalgia cronica
Radiofrequenze e Laser per le protrusioni lombari, il mal di schiena cronico e la lombo sciatalgia
Distanziatori interspinosi : Impianto dispositivo interspinoso per stenosi ed ernie lombari
Stabilizzazione mininvasiva lombare per il trattamento dell’instabilità vertebrale
Microchirurgia per il trattamento delle patologie cerebrali e spinali
Psicologia, Psicoterapia e Coaching

DR.SSA CESARONI ROBERTA (Life Mental Coach)
DR.SSA PELAGALLI CRISTINA
DR.SSA RAMPIONI MARGHERITA
DR.SSA VALACCHI MARIA CHIARA

Coach adolescenziale
CHI e’ il COACH?
Il coach non è uno psicologo, bensì colui che guida i giovani nella crescita personale, fornendo strumenti e metodi adeguati a realizzare progetti di sviluppo, stimolando le motivazioni ed allenando le potenzialità. Il coach è un alleato, crede nelle capacità, non giudica e non ordina, porta il giovane a scoprire se stesso , ad accettarsi, e a scoprire qual è la sua felicità.
CHI SI RIVOLGE AL COACH?
I GENITORI si rivolgono al coach, quando il figlio è in difficoltà, perché cercano di comprendere quale sia la vocazione ed il talento dei propri figli, vorrebbero scoprire le loro potenzialità, propensioni, passioni, interessi, scelte.
Intervento di coaching su adolescenti:
-Allenare le potenzialità
-Processo di auto-determinazione ed individuazione dell’adolescente integrando e mai sostituendo altre figure, come quelle degli insegnanti e genitori
-Formazione identità positiva (autonomia)
-Crearsi un gruppo di amici (relazionalità)
-Obiettivi, vocazione, potenzialità (competenze)
-Allenamento verso il futuro legato alla trasformazione delle potenzialità
IN PARALLELO IL PERCORSO DI COACHING CON GENITORI
-Fornire un profilo nuovo del figlio basato sulle potenzialità
-Aiutare nella comprensione del mondo interiore e del contesto, della cultura di vita del proprio figlio
-Difendere e sviluppare l’amore incondizionato per il proprio figlio come parte integrante e prioritaria del processo educativo
-Educare alla felicità
-Gestire la rabbia, la paura (trasformare la paura in energia)
-Come dare regole ben formate e farle rispettare
-Come parlare al cuore dei propri figli
-Insegnare ad utilizzare le emozioni per apprendere meglio durante il cammino della vita
-Piantare il seme dell’autostima per far sviluppare le radici
-Allenare le capacità di dialogo
-Consapevolezza delle potenzialità
Il coaching adolescenziale lavora perché i genitori ritornino a pensare le regole in termini di sviluppo, protezione, convivenza.
DURATA DEL COACHING ADOLESCENZIALE?
Il percorso di Coaching è rivolto a genitori e ragazzi.
La durata del percorso varia a seconda delle necessità e degli obiettivi che si vogliono raggiungere.
Gli incontri sono individuali con cadenza settimanale di 1 ora. Accorderemo nel primo incontro (di conoscenza) quante sessioni fare (mediamente sono 5/6 sessioni).

PROBLEMATICHE DELL'ETA' EVOLUTIVA E DELL'ADOLESCENZA che nelle loro molteplici forme hanno il potere di mettere a dura prova la capacità di sviluppo e di adattamento dell’intera famiglia:
-Disturbo oppositivo provocatorio
-Deficit dell’attenzione e iperattività
-Disturbo di evitamento
-Ansia da prestazione e fobia scolare
-Comportamenti devianti
PROBLEMATICHE INDIVIDUALI
che possono creare difficoltà passeggere o invalidare temporaneamente il soggetto ed il suo sistema di relazioni significative:
-Attacchi di panico
-Disordini alimentari
-Fobie
-Ossessioni Compulsive
-Depressione o Distimia
-Disturbi legati alle dipendenze (da sostanze, alcool, sesso, gioco …)
PROBLEMATICHE DI COPPIA
che possono compromettere unioni molto resistenti e generare delle vere e proprie patologie:
-Disturbi del desiderio sessuale
-Difficoltà di erezione
-Eiaculazione precoce
-Vaginismo
Consulenza e supporto psicologico familiare e sostegno alla genitorialità
Urologia ed Andrologia

DR. MAMMANA GABRIELE
DR. TALLÈ MATTEO
CHIRURGIA ROBOTICA
· Prostata
· Vescica
· Rene
· Prolasso Genitale
CHIRURGIA LASER
· Ipertrofia Prostatica (HoLEP)
· Calcolosi urinaria (URS/RIRS)
CHIRURGIA ENDOSCOPICA
· Alte vie urinarie
· Resezione vescicale (TURV)
· Cistoscopia
CHIRURGIA ANDROLOGICA
· Fimosi
· Recurvatum penieno
· Induratio Penis Plastica
· Protesica
DIAGNOSTICA
· Ecografia urologica
· Biopsia prostatica FUSION (cognitiva, software-assisted, in bore)
· Urodinamica
CENTRO MEDICO AURORA Immobiliare Sogno s.a.s.
P.I. 01568590432 - C.c.i.a.a. di Macerata n. 163169 Rea
Autorizzazione sanitaria n. 174 del 18/12/2023



